| 1人回答 | 62次阅读

妊娠期早期心力衰竭的诊断是指通过临床症状、体征及辅助检查识别孕妇在妊娠期间出现的心功能异常,需结合病史、超声心动图、脑钠肽检测等综合评估。妊娠期心力衰竭可能与血容量增加、心脏负荷加重、既往心脏病史等因素有关,通常表现为呼吸困难、下肢水肿、夜间阵发性呼吸困难等症状。建议孕妇出现相关症状时及时就医,由心血管科与产科联合诊疗。
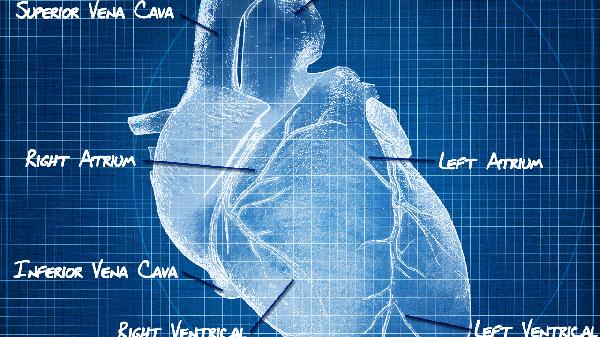
妊娠期血容量从孕6周开始增加,至孕32-34周达高峰,循环血量增加可导致心脏前负荷显著升高。若孕妇合并贫血、子痫前期或双胎妊娠,心肌耗氧量进一步增加,可能诱发早期心功能代偿失调。典型体征包括休息时心率超过100次/分、颈静脉怒张、肺部湿啰音等,超声心动图可显示左室射血分数降低或舒张功能异常。
既往有风湿性心脏病、先天性心脏病或心肌病的孕妇风险更高,妊娠可能使原有心脏病变恶化。这类患者孕前应进行心功能评估,孕期需密切监测体重增长、血压及血氧饱和度。脑钠肽水平超过100pg/ml时提示心功能受损,但需排除肺栓塞、甲状腺功能亢进等继发因素。部分孕妇可能出现不典型症状如乏力、食欲减退,易与妊娠反应混淆。
妊娠期心力衰竭需与生理性呼吸困难鉴别,后者多发生于孕晚期且无端坐呼吸等表现。诊断明确后应根据心功能分级制定治疗方案,轻度者可限制钠盐摄入并口服利尿剂,中重度需住院接受血管扩张剂及正性肌力药物干预。哺乳期用药需选择对婴儿安全的药物如地高辛口服溶液,避免使用血管紧张素转换酶抑制剂。建议孕妇保持左侧卧位改善胎盘灌注,每日监测尿量及踝部水肿程度,出现胸闷加重或咳粉红色泡沫痰应立即急诊处理。