压迫性荨麻疹怎么治疗最正确
 免疫科编辑
医普小能手
免疫科编辑
医普小能手
 免疫科编辑
医普小能手
免疫科编辑
医普小能手
压迫性荨麻疹可通过避免机械刺激、冷敷缓解、口服抗组胺药物、免疫调节治疗、局部糖皮质激素注射等方式治疗。压迫性荨麻疹通常由皮肤受压后肥大细胞脱颗粒、遗传易感性、免疫异常反应、物理性刺激诱发、慢性炎症状态等原因引起。

减少皮肤受压是基础治疗措施。避免穿戴过紧衣物、长时间保持固定姿势,背包选择宽肩带款式。受压部位可提前使用柔软衬垫,座椅接触面铺设透气坐垫。记录发作时的压力强度与持续时间有助于识别个体触发阈值。
急性发作期采用4-6℃冷毛巾外敷15分钟,每日不超过3次。低温可收缩毛细血管减少组胺扩散,降低神经末梢敏感度。注意避免冻伤,糖尿病患者需谨慎使用。冷敷后涂抹无香料保湿霜保护皮肤屏障。

第二代H1受体拮抗剂如氯雷他定、西替利嗪、地氯雷他定能有效阻断组胺作用。持续用药4-6周可显著降低复发频率。部分患者需联合H2受体拮抗剂如法莫替丁增强疗效。用药期间需监测肝功能异常等不良反应。
顽固性病例可考虑奥马珠单抗等IgE单克隆抗体。该药物通过结合游离IgE阻断肥大细胞激活,需皮下注射每月1次。环孢素等免疫抑制剂适用于合并自身免疫异常患者,使用期间需定期检测肾功能和血压。
针对持续性局限性水肿,可采用曲安奈德混悬液病灶内注射。每次剂量不超过40mg,每年治疗不超过3次。注意注射后可能出现皮肤萎缩、色素改变等副作用,禁用于面部和儿童患者。
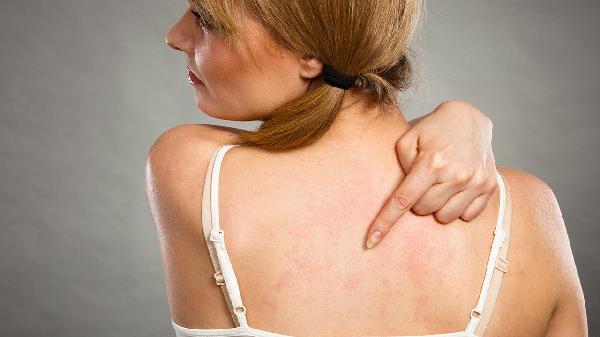
日常需穿着纯棉宽松衣物,洗澡水温控制在37℃以下。饮食避免组胺含量高的发酵食品如奶酪、腌制品。适度游泳等低冲击运动可改善皮肤微循环,但运动后需及时清洁汗液。保持规律作息有助于稳定免疫系统功能,建议每日睡眠7-8小时。记录发作日记有助于医生调整治疗方案,包括诱因、持续时间、皮损形态等信息。环境湿度维持在50%-60%可减少皮肤干燥诱发的瘙痒感。









