妊娠合并外科疾病时是否能实行麻醉手术
 急救知识编辑
医点就懂
急救知识编辑
医点就懂
 急救知识编辑
医点就懂
急救知识编辑
医点就懂
妊娠合并外科疾病时通常可以实行麻醉手术,但需根据病情紧急程度、妊娠阶段及麻醉方式综合评估。若为危及生命的急症(如急性阑尾炎、肠梗阻),需立即手术;若为择期手术(如胆囊结石),建议推迟至分娩后。麻醉方式优先选择对胎儿影响较小的区域麻醉(如硬膜外麻醉),全麻仅在必要时谨慎使用。
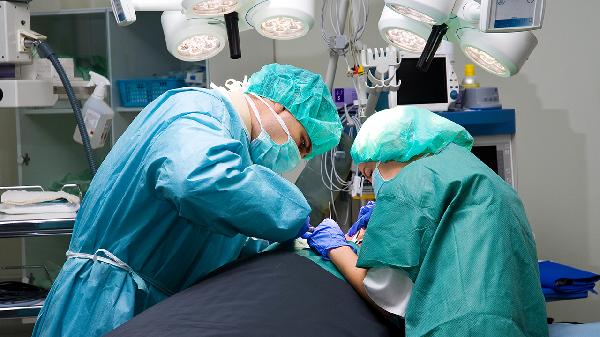
妊娠期合并外科疾病需手术时,麻醉安全性是首要考虑因素。妊娠早期(前3个月)是胎儿器官形成期,此时全麻药物可能增加致畸风险,若非紧急情况应避免手术。妊娠中期(4-6个月)相对安全,子宫对外科操作干扰较小,胎盘功能稳定,是实施限期手术的较佳时期。区域麻醉如椎管内麻醉可有效减少药物通过胎盘屏障,适用于下肢或下腹部手术。术中需持续监测胎心,维持孕妇血压稳定,避免低氧血症和子宫血流减少。常见需手术的急腹症包括急性阑尾炎、卵巢囊肿蒂扭转和症状性胆结石,延迟治疗可能导致流产或败血症。
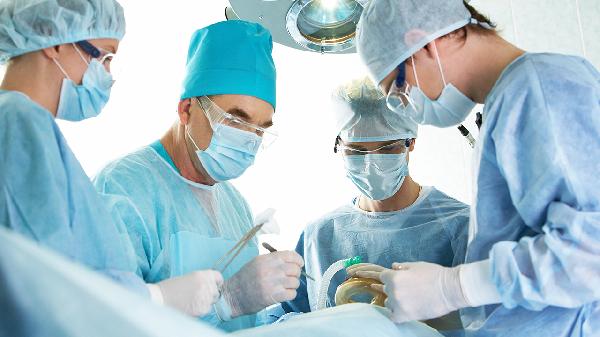
妊娠晚期(后3个月)手术难度增加,增大的子宫可能影响术野暴露,且早产风险升高。此时若需剖宫产联合外科手术(如卵巢肿瘤切除),可采用腰硬联合麻醉。全麻药物如丙泊酚、瑞芬太尼虽可快速通过胎盘,但短时间使用尚未显示明确胎儿损害。需避免使用氧化亚氮以防维生素B12缺乏,禁用非甾体抗炎药防止动脉导管早闭。术后需加强胎儿监护,预防深静脉血栓,控制疼痛以减少应激反应。多学科团队(产科、外科、麻醉科)协作是保障母婴安全的关键。

妊娠合并外科疾病实施麻醉手术需个体化评估风险收益比,建议在具备新生儿抢救条件的医疗机构进行。术后应密切监测宫缩及胎心变化,补充足够营养促进伤口愈合,避免仰卧位低血压综合征。若出现阴道流血、胎动减少等异常情况需立即就医。







