急性虹膜睫状体炎与交感性眼炎有什么不同
 眼科编辑
医普小能手
眼科编辑
医普小能手
 眼科编辑
医普小能手
眼科编辑
医普小能手
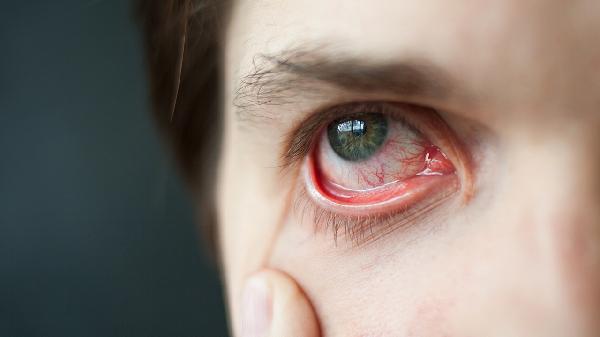
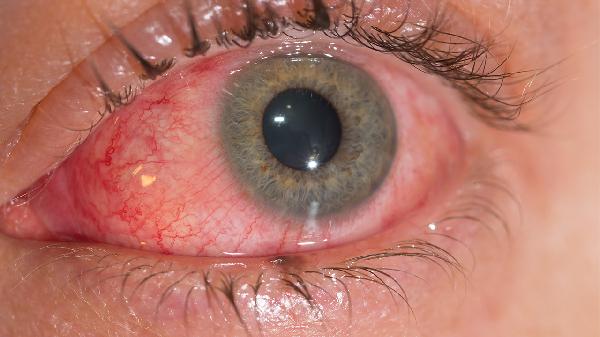
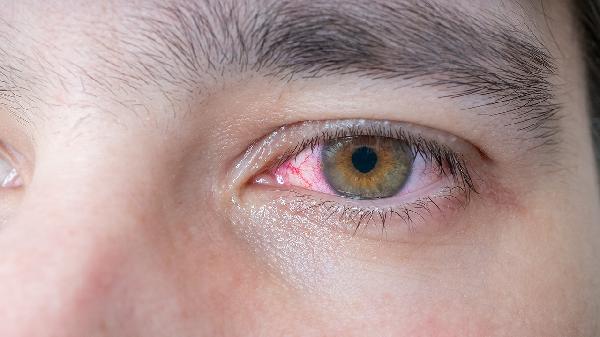
急性虹膜睫状体炎与交感性眼炎是两种不同的眼部疾病,主要区别在于病因、发病机制及累及范围。急性虹膜睫状体炎多为单眼发病,常由感染、外伤或自身免疫反应引起;交感性眼炎则属于双眼免疫性炎症,通常在一侧眼球外伤或手术后发生,另一侧眼出现迟发性炎症反应。

急性虹膜睫状体炎可能由细菌或病毒感染、强直性脊柱炎等自身免疫性疾病、眼部外伤等因素直接引发。交感性眼炎则具有特殊的免疫学机制,当一侧眼球穿透伤或内眼手术后,葡萄膜抗原暴露引发T细胞介导的交叉免疫反应,导致对侧眼发生非感染性肉芽肿性炎症。
急性虹膜睫状体炎表现为突发眼红、眼痛、畏光、视力模糊,裂隙灯检查可见房水闪辉、角膜后沉着物。交感性眼炎初期症状隐匿,对侧眼多在受伤后2周至数月出现轻度视力下降、飞蚊症,逐渐发展为全葡萄膜炎,可伴有视盘水肿、视网膜脱离等严重并发症。
急性虹膜睫状体炎病理以中性粒细胞浸润为主,炎症局限于虹膜和睫状体。交感性眼炎表现为全葡萄膜淋巴细胞和上皮样细胞浸润,形成典型的Dalen-Fuchs结节,病理检查可见免疫复合物沉积。

急性虹膜睫状体炎需局部使用醋酸泼尼松龙滴眼液、复方托吡卡胺滴眼液控制炎症,严重者口服泼尼松片。交感性眼炎需全身应用免疫抑制剂如甲氨蝶呤片、环孢素软胶囊,必要时联合静脉注射用英夫利西单抗,需长期随访监测复发。
急性虹膜睫状体炎经规范治疗多可痊愈,少数反复发作可能继发青光眼或白内障。交感性眼炎具有慢性迁延特性,即使经过治疗,仍有部分患者出现视神经萎缩、黄斑病变等不可逆损伤,需终身监控。

两类疾病均需避免揉眼、强光刺激,外出佩戴防紫外线眼镜。急性虹膜睫状体炎患者应排查强直性脊柱炎等全身疾病,交感性眼炎患者须严格遵医嘱用药,定期复查眼底荧光造影。出现视力骤降、眼压升高时须立即就诊,延误治疗可能导致永久性视力损害。