细菌和真菌毛囊炎区别
 皮肤性病科编辑
医路阳光
皮肤性病科编辑
医路阳光
 皮肤性病科编辑
医路阳光
皮肤性病科编辑
医路阳光
细菌性毛囊炎和真菌性毛囊炎的主要区别在于病原体、症状表现及治疗方式。细菌性毛囊炎通常由金黄色葡萄球菌等细菌感染引起,表现为红肿、脓疱;真菌性毛囊炎多由马拉色菌等真菌导致,常见丘疹或鳞屑。两者可通过病原学检查鉴别,治疗需分别采用抗菌或抗真菌药物。
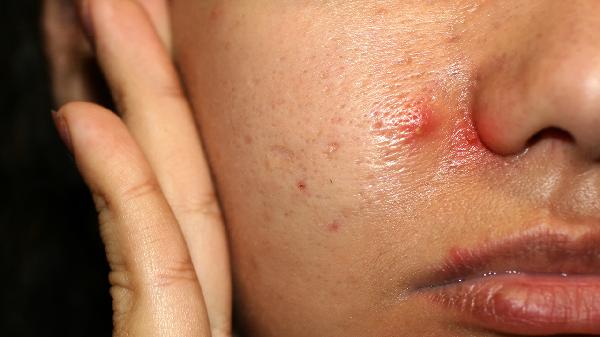
细菌性毛囊炎的病原体以金黄色葡萄球菌为主,偶见链球菌感染,多因皮肤破损后细菌侵入毛囊引发。真菌性毛囊炎主要由马拉色菌感染引起,该菌属嗜脂性真菌,好发于皮脂分泌旺盛区域。两者病原体培养或镜检结果可明确区分。
细菌性毛囊炎表现为毛囊周围红肿、疼痛性脓疱,脓液常呈黄白色,可伴随发热等全身症状。真菌性毛囊炎多为半球形红色丘疹,表面有细小鳞屑,瘙痒明显但疼痛较轻,好发于胸背等部位,夏季易加重。
细菌性毛囊炎常见于剃须、多汗或皮肤擦伤后,糖尿病等免疫力低下者易复发。真菌性毛囊炎与长期使用抗生素、皮质类固醇有关,湿热环境、油性皮肤及免疫抑制状态会促进马拉色菌过度繁殖。
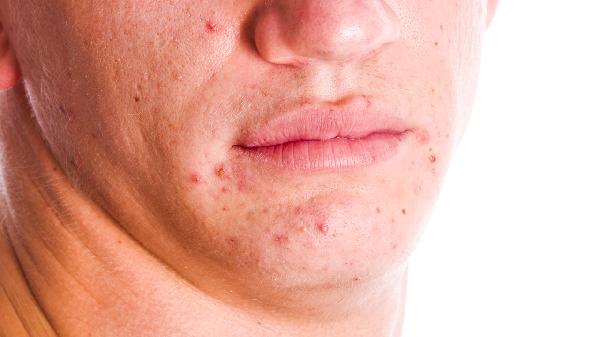
细菌性毛囊炎可通过脓液革兰染色发现阳性球菌确诊,真菌性毛囊炎需取皮屑进行氢氧化钾镜检或真菌培养。伍德灯检查中,马拉色菌毛囊炎可能呈现黄绿色荧光,而细菌感染无此特征。
细菌性毛囊炎轻症可用莫匹罗星软膏局部涂抹,重症需口服头孢氨苄胶囊。真菌性毛囊炎首选酮康唑洗剂外用,顽固病例可口服伊曲康唑胶囊。两者均需保持患处清洁干燥,避免搔抓导致感染扩散。
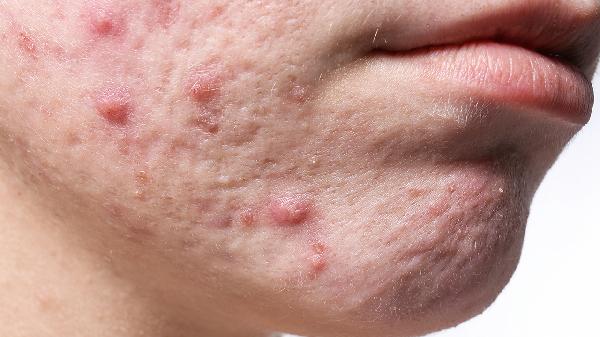
日常需注意皮肤清洁,避免共用剃须刀等个人用品,穿透气衣物减少局部闷热。细菌性毛囊炎患者应控制血糖稳定,真菌性毛囊炎患者须减少油脂摄入。若皮疹反复发作或伴随发热,应及时就医调整治疗方案,切勿自行使用抗生素或激素类药物。









