细胞病毒视网膜炎怎么诊断
 眼科编辑
健康解读者
眼科编辑
健康解读者
 眼科编辑
健康解读者
眼科编辑
健康解读者
细胞病毒视网膜炎主要通过眼底检查、病毒学检测、影像学检查、实验室检查及临床症状综合诊断。
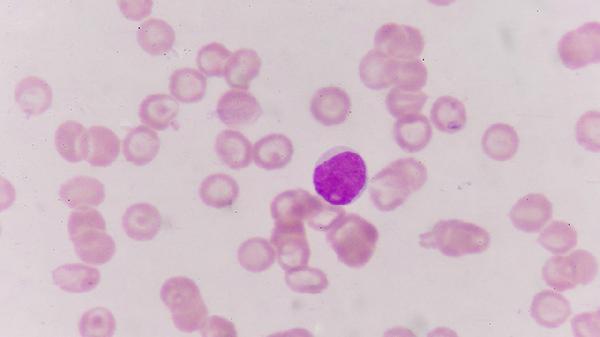
眼底检查是诊断细胞病毒视网膜炎的基础方法,通过检眼镜或眼底照相机观察视网膜病变特征。典型表现为视网膜出血、黄白色坏死灶及血管炎性改变,病变多始于周边视网膜并向中心扩散。急性期可见视网膜水肿和玻璃体混浊,慢性期可能出现视网膜萎缩或瘢痕形成。
通过房水或玻璃体穿刺取样进行聚合酶链反应检测病毒DNA,对巨细胞病毒等病原体具有高度特异性。病毒载量检测可辅助判断感染活动性,同时需排除艾滋病等免疫缺陷基础疾病。血清学抗体检测有助于区分原发感染与复发感染。
光学相干断层扫描能清晰显示视网膜各层结构损伤程度,急性期可见视网膜增厚、神经上皮层脱离。荧光素眼底血管造影可发现血管渗漏、无灌注区等异常,晚期病例可能出现视网膜血管闭塞。超声检查适用于玻璃体严重混浊时评估视网膜脱离情况。
包括全血细胞计数、C反应蛋白等炎症指标评估全身状态,HIV筛查必不可少。CD4+T淋巴细胞计数对免疫抑制患者尤为重要,当数值低于50个/μL时感染风险显著增加。肾功能检测为后续抗病毒药物选择提供依据。
患者常主诉单眼漂浮物增多、视野缺损或中心视力下降,可伴有眼红眼痛。免疫功能低下者可能出现双眼先后发病,全身可伴发热、乏力等非特异症状。需与急性视网膜坏死、弓形虫性视网膜脉络膜炎等感染性疾病鉴别。
确诊后需立即开始全身和局部抗病毒治疗,治疗期间定期监测眼底变化和肝肾功能。建议患者保持充足睡眠,避免剧烈运动以防视网膜脱离,饮食注意补充维生素A和抗氧化物质。免疫功能低下者需严格遵医嘱进行基础疾病治疗,避免接触感染源,每3个月进行眼科随访检查。









