角膜炎严重会不会失明 角膜炎严重的危害详述
 眼科编辑
健康解读者
眼科编辑
健康解读者
 眼科编辑
健康解读者
眼科编辑
健康解读者
角膜炎严重时可能导致失明,其危害主要包括角膜溃疡穿孔、继发青光眼、并发白内障、角膜瘢痕形成及眼球萎缩。

严重角膜炎可引发角膜深层组织坏死,形成溃疡并进展至穿孔。病原体感染(如细菌、真菌)或免疫因素(如自身免疫性角膜炎)是常见诱因,临床表现为剧烈眼痛、视力骤降及房水渗出。需紧急行角膜移植手术联合抗感染治疗,延误处理将导致眼内容物脱出。
炎症反应可破坏房角结构或引发虹膜后粘连,导致眼压急剧升高。患者出现头痛、恶心及虹视现象,长期高压状态会压迫视神经。需通过降眼压药物控制,必要时实施青光眼滤过手术,同时需持续监测视野变化。
慢性炎症介质会加速晶状体蛋白变性,形成并发性白内障。表现为渐进性视力模糊伴眩光敏感,超声乳化联合人工晶体植入是有效治疗手段,但需待炎症完全控制后实施。
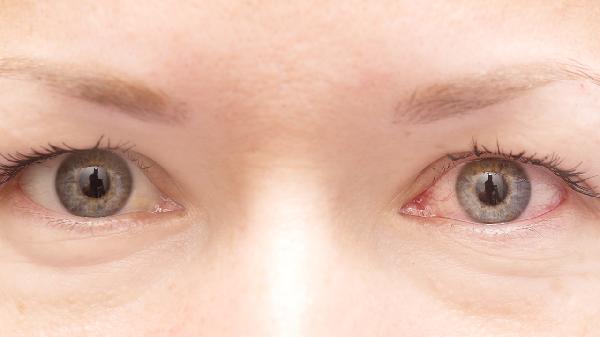
修复过程中胶原纤维异常排列可致角膜混浊,瘢痕程度与炎症持续时间正相关。浅层云翳可通过激光治疗改善,深层斑翳需行板层角膜移植,永久性瘢痕常造成不可逆视力障碍。
终末期严重角膜炎可导致睫状体功能衰竭,引发眼球痨。表现为眼球体积缩小、眼压消失及光感丧失,此时已无有效治疗手段,需考虑义眼植入改善外观。

角膜炎患者应严格避免揉眼及佩戴隐形眼镜,每日用无菌生理盐水清洁眼睑。饮食需增加维生素A(动物肝脏、胡萝卜)及Omega-3脂肪酸(深海鱼)摄入,室内保持适宜湿度。急性期每2小时使用医生开具的滴眼液,外出佩戴防紫外线眼镜。恢复期可进行热敷促进血液循环,若出现视物变形或闪光感应立即就诊。建立炎症日记记录用药时间与症状变化,定期复查角膜地形图评估修复情况。









