心脏功能障碍是怎么回事
 心血管内科编辑
医言小筑
心血管内科编辑
医言小筑
关键词: #心脏
 心血管内科编辑
医言小筑
心血管内科编辑
医言小筑
关键词: #心脏
心脏功能障碍可能由冠状动脉粥样硬化、心肌炎、心脏瓣膜病、高血压性心脏病、先天性心脏病等原因引起,可通过药物治疗、介入治疗、手术治疗、生活方式调整、心脏康复训练等方式干预。
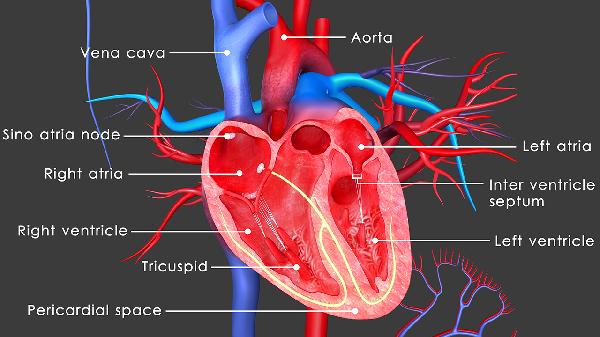
冠状动脉粥样硬化与脂质代谢异常、血管内皮损伤等因素有关,通常表现为胸闷、活动后心绞痛等症状。治疗需遵医嘱使用阿托伐他汀钙片、单硝酸异山梨酯缓释片、硫酸氢氯吡格雷片等药物,严重时可能需冠状动脉支架植入术。
心肌炎多由病毒感染引发,常见于感冒后出现心悸、乏力等症状。急性期需卧床休息,医生可能开具辅酶Q10胶囊、曲美他嗪片、维生素C注射液等改善心肌代谢,合并心律失常时需心电监护。
风湿热或退行性变可导致瓣膜狭窄或关闭不全,表现为呼吸困难、下肢水肿。轻中度病变可用呋塞米片、地高辛片控制症状,严重二尖瓣狭窄需行经皮球囊扩张术或瓣膜置换术。
长期未控制的高血压会导致左心室肥厚,早期可有头晕、夜间阵发性呼吸困难。治疗核心为平稳降压,常用苯磺酸氨氯地平片、缬沙坦胶囊、美托洛尔缓释片,同时需限制钠盐摄入。
胚胎发育异常可引起房间隔缺损、法洛四联症等结构异常,儿童期多见紫绀、发育迟缓。小型缺损可能自愈,复杂畸形需在3-6岁前行室间隔缺损修补术等外科矫正,术后需定期心功能评估。
心脏功能障碍患者应保持低脂低盐饮食,每日钠盐摄入不超过5克,避免腌制食品。每周进行150分钟中等强度有氧运动如快走、游泳,运动时心率控制在(220-年龄)×60%-70%范围内。戒烟并限制酒精,每日饮水量控制在1500-2000毫升,睡前3小时避免大量饮水。定期监测血压、心率,记录胸闷气促等症状变化,术后患者需遵医嘱服用抗凝药物并按时复查超声心动图。









