眼底黄斑前膜是怎么形成的,怎么治疗
 眼科编辑
科普小医森
眼科编辑
科普小医森
关键词: #黄斑
 眼科编辑
科普小医森
眼科编辑
科普小医森
关键词: #黄斑
眼底黄斑前膜的形成可能与玻璃体后脱离、视网膜炎症、眼部手术创伤、糖尿病视网膜病变、特发性因素等原因有关,可通过玻璃体切除术、药物治疗、激光治疗、定期复查、生活方式调整等方式干预。

随着年龄增长,玻璃体发生液化并与视网膜分离时,可能牵拉视网膜表面细胞增殖形成薄膜。这种情况若未影响视力可暂不处理,但需每半年进行光学相干断层扫描监测。若出现视物变形需考虑玻璃体切割手术。
葡萄膜炎等炎症反应会刺激视网膜表面胶质细胞异常增生。患者常伴有眼红、畏光等症状,需使用糖皮质激素滴眼液控制炎症,严重时需联合免疫抑制剂。炎症控制后前膜可能自行消退。
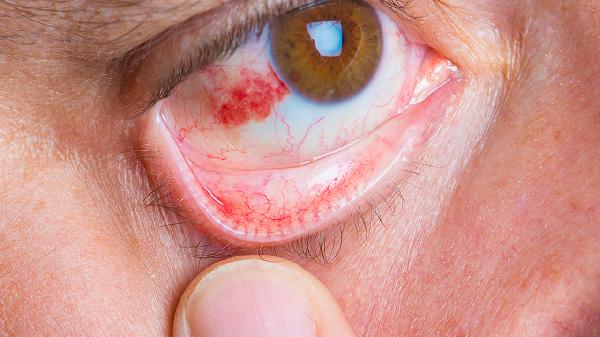
白内障或青光眼术后可能因器械刺激诱发纤维组织增生。此类前膜多在术后3-6个月形成,早期可通过普罗碘铵注射液促进吸收,若伴随黄斑水肿需联合抗血管内皮生长因子药物治疗。
长期高血糖导致视网膜缺血缺氧,促使血管生长因子释放诱发纤维增殖。患者多伴有视力骤降、视物缺损,需先进行全视网膜光凝控制病变,再考虑玻璃体腔注射曲安奈德辅助治疗。
约20%患者无明确诱因,可能与视网膜内界膜先天异常有关。这类前膜进展缓慢,当视力低于0.5或出现严重视物变形时,可选择微创玻璃体切割联合内界膜剥除术。
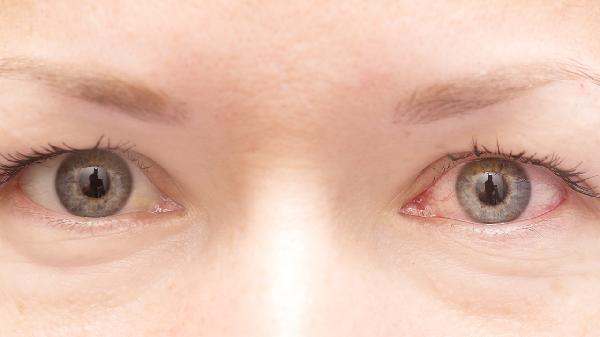
日常需避免剧烈运动及重体力劳动,减少眼球震动。饮食注意补充富含叶黄素的深色蔬菜如菠菜、羽衣甘蓝,每周摄入2-3次深海鱼类。严格控制血糖血压,戒烟并避免强光刺激,阅读时保证充足光照。术后患者需保持俯卧位睡眠2周以促进视网膜贴合,每3个月复查眼底情况直至稳定。出现突然视力下降或视野缺损需立即就医。









