强直性脊柱炎如何诊断 科普强直性脊柱炎的诊断标准
 免疫科编辑
医心科普
免疫科编辑
医心科普
 免疫科编辑
医心科普
免疫科编辑
医心科普
强直性脊柱炎的诊断需结合临床症状、影像学检查和实验室指标,主要依据修订的纽约标准,包括骶髂关节炎影像学证据、炎性腰背痛特征及活动受限等表现。

炎性腰背痛是强直性脊柱炎的核心症状,表现为持续3个月以上的夜间痛和晨僵,活动后减轻但休息不缓解。疼痛多起始于骶髂关节区域,逐渐向腰椎及胸椎发展。需与机械性腰背痛鉴别,后者活动加重而休息缓解。
X线或磁共振显示骶髂关节炎症是诊断关键。X线可见关节面侵蚀、硬化或骨性强直;磁共振能早期发现骨髓水肿和滑膜炎。双侧2级以上或单侧3级以上骶髂关节炎改变具有诊断意义。
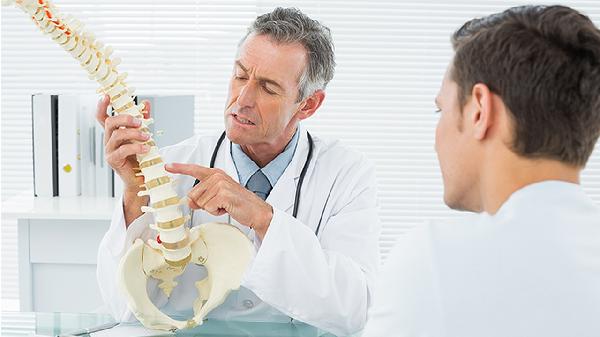
脊柱活动度进行性下降是典型表现,包括腰椎前屈、侧弯和后伸受限。Schober试验可量化腰椎活动度,指地距离增加也提示脊柱柔韧性降低。胸廓扩张度小于2.5厘米提示肋椎关节受累。
人类白细胞抗原B27阳性率约90%,但阴性不能排除诊断。C反应蛋白和血沉升高反映疾病活动度。类风湿因子通常阴性,用于与类风湿关节炎鉴别。部分患者可能出现轻度贫血。
约30%患者伴发葡萄膜炎,表现为眼红眼痛和视力下降。其他表现包括银屑病样皮疹、肠道炎症和主动脉瓣关闭不全。这些表现可早于脊柱症状出现,需多学科协作评估。
确诊强直性脊柱炎后应定期评估脊柱活动度和心肺功能,低强度游泳和瑜伽有助于维持关节灵活性。饮食需保证钙和维生素D摄入,避免长期高盐高脂饮食加重骨质疏松。夜间使用低枕预防颈椎畸形,吸烟会加速脊柱融合需严格戒除。疾病活动期建议每3个月复查炎症指标和影像学,稳定期可延长至6-12个月随访。









