肺癌分期ct和病理大小不同的原因
 肿瘤科编辑
医普观察员
肿瘤科编辑
医普观察员
 肿瘤科编辑
医普观察员
肿瘤科编辑
医普观察员
肺癌分期CT和病理大小差异通常由肿瘤测量方法、组织收缩、影像学误差等因素引起。主要有测量方式差异、组织处理收缩、影像分辨率限制、肿瘤浸润特性、病理切片方向等。
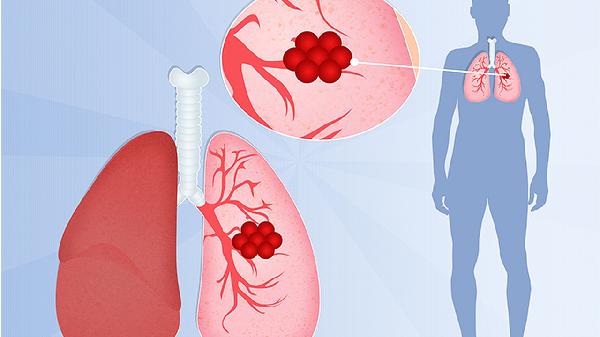
CT测量基于影像学层面,通过横断面图像计算肿瘤最大径,可能包含周围炎症或肺不张区域。病理测量针对手术切除标本,仅评估实际肿瘤组织,排除非肿瘤成分。两种方法对肿瘤边界的定义标准不同,CT可能高估而病理更精确。
手术标本经福尔马林固定、脱水等处理会导致组织收缩,收缩程度与处理时间、温度相关。肺组织含水量高,收缩率可达10%-20%,导致病理测量值小于CT原位测量。不同病理实验室处理流程差异也会影响最终测量结果。
CT层厚、呼吸运动伪影、部分容积效应可能影响肿瘤边界判定。小于5毫米的毛玻璃成分在CT上显示不清,而显微镜下可识别微浸润。增强CT显示的强化区域可能包含血管成分,病理切片则能区分肿瘤实质和血管结构。
部分肺癌呈浸润性生长,CT显示的实变区域可能包含肿瘤细胞与正常肺泡混合区。病理学通过显微镜观察才能确定确切浸润范围,尤其对于贴壁型腺癌,CT测量与病理分期差异更为明显。肿瘤周围纤维化也会导致影像学高估。
病理切片平面与CT扫描平面不一致时,可能截取到肿瘤不同径线。肿瘤不规则形态导致测量偏差,尤其对于分叶状或毛刺状病灶。多灶性肺癌的病理取样局限可能遗漏部分病灶,而CT可显示整体肿瘤负荷。

建议肺癌患者复查时采用相同影像学检查方式对比,手术前后由固定团队评估测量结果。病理报告应注明测量方法及是否存在组织收缩校正,临床医生需综合影像与病理信息进行分期判断。术后定期随访监测,结合肿瘤标志物等指标动态评估病情。









