颅内出血什么情况下需要手术治疗
 神经内科编辑
健康科普君
神经内科编辑
健康科普君
 神经内科编辑
健康科普君
神经内科编辑
健康科普君
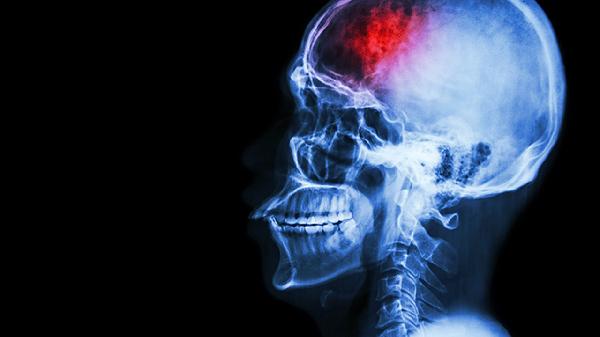
颅内出血需手术治疗的指征主要包括出血量超过30毫升、脑疝形成、脑室系统梗阻、小脑出血直径大于3厘米以及年轻患者病情进行性加重。手术干预需结合患者意识状态、出血部位及基础疾病综合评估。

幕上出血量超过30毫升或幕下超过10毫升时,血肿占位效应会导致颅内压急剧升高。此时开颅血肿清除术能有效解除压迫,常用术式包括骨瓣开颅和微创穿刺引流。术前需通过CT测算血肿体积,同时排除凝血功能障碍等手术禁忌。
当出现瞳孔不等大、意识障碍加深等脑疝征兆时,提示中线结构移位超过5毫米。急诊去骨瓣减压术可挽救生命,术后需持续监测脑灌注压。此类患者常伴有脑干受压体征,如库欣反应和去大脑强直。

出血破入脑室引起急性脑积水时,脑室穿刺外引流是首选方案。第三脑室铸型或第四脑室出口阻塞需行脑室腹腔分流术。术中需注意引流管位置,避免继发感染和过度引流。
后颅窝容积有限,直径3厘米以上的小脑血肿易压迫脑干。枕下开颅术可在显微镜下精准清除血肿,术前需评估脑干诱发电位。这类患者常见共济失调和眼球震颤等小脑症状。
年轻患者或出血位于基底节区时,若24小时内GCS评分下降超过2分,预示血肿扩大风险。早期立体定向穿刺可改善预后,但需排除动脉瘤等血管畸形。动态CT复查对决策至关重要。
术后康复需分阶段进行,急性期保持头高30度体位,监测电解质平衡;恢复期开展吞咽功能训练和肢体被动活动;后遗症期可结合高压氧治疗。饮食建议低盐低脂优质蛋白,每日补充维生素B族。避免剧烈咳嗽和用力排便,血压控制在140/90毫米汞柱以下。定期复查头部CT评估手术效果,出现头痛呕吐等异常症状需立即就医。









