食管裂孔疝的病因及症状
 心胸外科编辑
健康真相官
心胸外科编辑
健康真相官
关键词: #症状
 心胸外科编辑
健康真相官
心胸外科编辑
健康真相官
关键词: #症状
食管裂孔疝可能由先天性发育异常、腹腔压力增高、食管韧带松弛、外伤及胃食管反流病等因素引起,通常表现为胸骨后疼痛、反酸烧心、吞咽困难、上腹饱胀及贫血等症状。
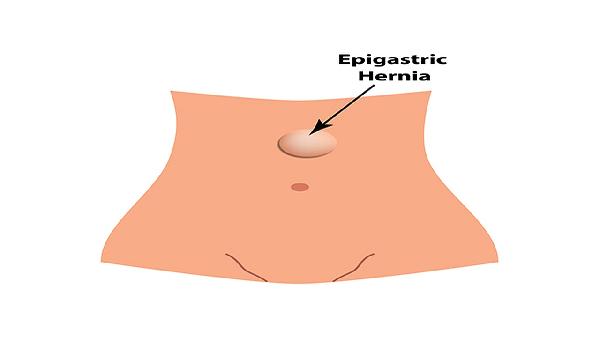
胚胎期膈肌发育缺陷可能导致食管裂孔结构薄弱,部分患者幼年即可出现症状。伴随食管缩短或胃部异常上移时,可能引发持续性呕吐。治疗需通过腹腔镜修补术或胃底折叠术矫正解剖结构,药物可选用铝碳酸镁咀嚼片缓解黏膜损伤。
慢性咳嗽、妊娠、肥胖或长期便秘等使腹压持续升高,迫使胃部经裂孔突入胸腔。患者常见餐后胸痛加重,可能伴随嗳气。建议控制基础疾病,使用泮托拉唑钠肠溶片抑制胃酸,同时需减少弯腰动作。
年龄增长或胶原蛋白代谢异常导致膈食管韧带弹性减退,胃贲门部易滑入纵隔。典型表现为平卧时反流加剧,可能诱发吸入性肺炎。夜间睡眠可抬高床头,药物选择枸橼酸莫沙必利片促进胃肠蠕动。
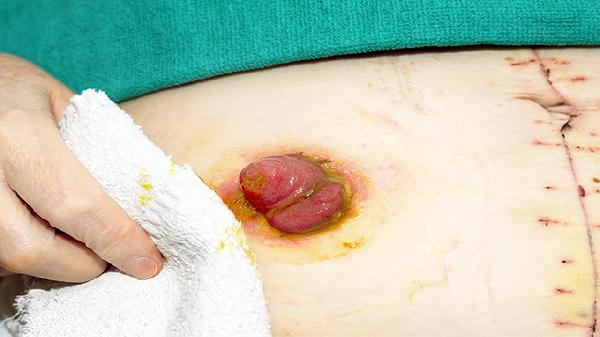
胸腹部严重撞击或医源性损伤可能直接破坏膈肌完整性,形成创伤性疝。急性期可能出现呕血或呼吸困难,需紧急行CT检查。术后可联用康复新液促进创面修复,并限制剧烈运动。
长期反流性食管炎导致局部炎症粘连,牵拉食管下段形成继发性疝。患者常有夜间呛咳及牙齿腐蚀,可能伴随Barrett食管。除口服艾司奥美拉唑镁肠溶片外,需定期胃镜监测黏膜病变。
日常需避免紧束腰带、餐后立即平卧等增加腹压的行为,睡眠时保持左侧卧位减少反流。饮食宜少量多餐,限制咖啡因及高脂食物摄入,体重超标者需逐步减重。若出现呕血、黑便或体重骤降应及时复查胃镜,评估是否需手术干预。








