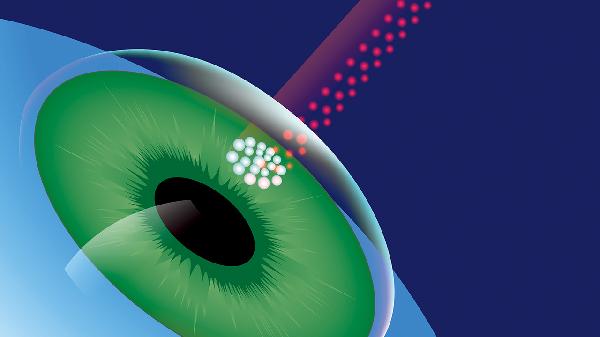
玻璃体液化加重是什么原因造成的
 眼科编辑
健康小灵通
眼科编辑
健康小灵通
关键词: #体液
 眼科编辑
健康小灵通
眼科编辑
健康小灵通
关键词: #体液
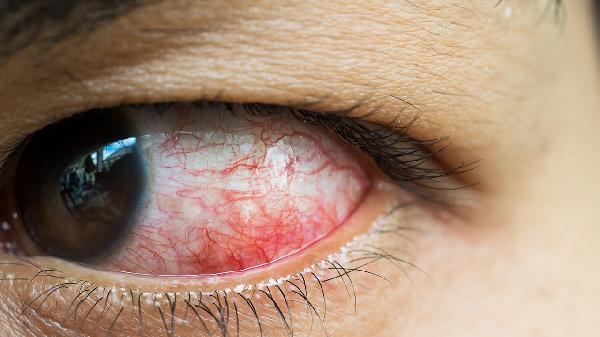
玻璃体液化加重可能与年龄增长、高度近视、眼部外伤、葡萄膜炎、糖尿病视网膜病变等因素有关。玻璃体液化是玻璃体凝胶状态逐渐变为液态的过程,通常表现为飞蚊症或闪光感,严重时可导致视网膜脱离。
玻璃体液化最常见的原因是年龄增长导致的自然退行性改变。随着年龄增长,玻璃体内的胶原纤维和透明质酸逐渐分解,凝胶结构稳定性下降,出现液化现象。这种情况属于生理性改变,通常无须特殊治疗,但需定期进行眼底检查以排除并发症。
高度近视患者眼轴延长可能导致玻璃体腔扩大,加速玻璃体液化进程。玻璃体与视网膜的黏附力减弱,可能伴随视网膜变薄或周边部视网膜变性。建议高度近视者每6-12个月进行散瞳眼底检查,避免剧烈运动或头部震动。
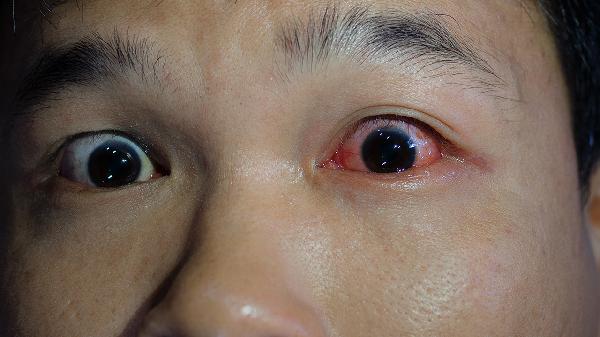
眼球钝挫伤或穿透伤可能直接破坏玻璃体结构,导致液化加速。外伤后玻璃体出血或炎症反应会进一步促进液化,可能伴随视力骤降或视野缺损。需紧急就医处理原发损伤,必要时行玻璃体切割术。
葡萄膜炎引起的炎性渗出物可改变玻璃体成分,导致液化与混浊。患者可能出现眼红、眼痛、畏光等症状,需使用醋酸泼尼松龙滴眼液、双氯芬酸钠滴眼液等抗炎药物控制炎症,严重时需全身应用免疫抑制剂。
长期高血糖可损伤视网膜血管,渗出的血液和炎性因子进入玻璃体腔,诱发玻璃体液化与后脱离。患者可能出现突然加重的飞蚊症或视物变形,需严格控制血糖,必要时进行视网膜激光光凝或玻璃体切除术。
玻璃体液化患者应避免剧烈运动或重体力劳动,减少长时间低头动作,防止视网膜脱离风险。日常注意用眼卫生,避免过度疲劳,适当补充含叶黄素、维生素C的食物如菠菜、蓝莓等。若出现闪光感、视野缺损或飞蚊症突然增多,需立即就诊眼科。建议每年至少进行一次全面眼科检查,尤其对于高度近视或糖尿病患者需缩短随访间隔。