肾病综合征和肾炎区别
 中医养生编辑
医颗葡萄
中医养生编辑
医颗葡萄
 中医养生编辑
医颗葡萄
中医养生编辑
医颗葡萄
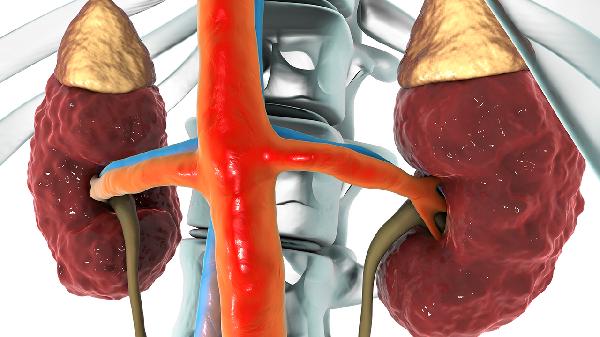
肾病综合征和肾炎是两种不同的肾脏疾病,主要区别在于发病机制、临床表现和病理特征。肾病综合征以大量蛋白尿、低蛋白血症、水肿和高脂血症为特征,肾炎则以血尿、蛋白尿、高血压和肾功能损害为主要表现。
肾病综合征通常由肾小球滤过屏障受损导致,可能与免疫复合物沉积、遗传因素或代谢异常有关。肾炎的发病机制更复杂,涉及免疫介导的炎症反应,如链球菌感染后肾炎或自身免疫性疾病累及肾脏。
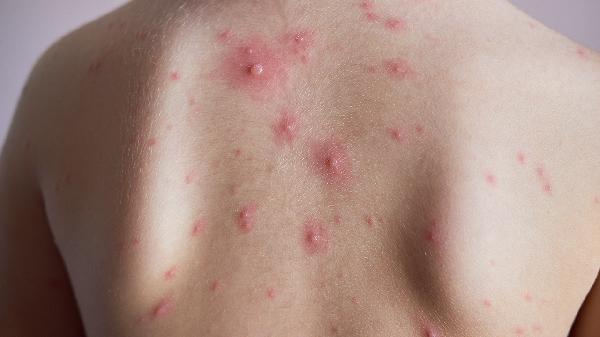
肾病综合征患者会出现严重水肿,尤其是眼睑和下肢,尿中泡沫增多,实验室检查显示尿蛋白超过3.5克/24小时。肾炎患者常见肉眼或镜下血尿,可能伴有腰部疼痛,血压升高较明显,肾功能指标可能出现异常。
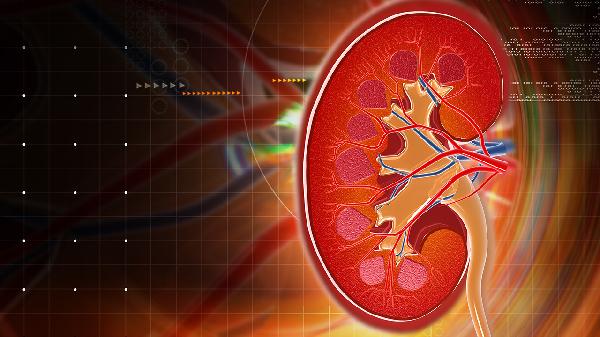
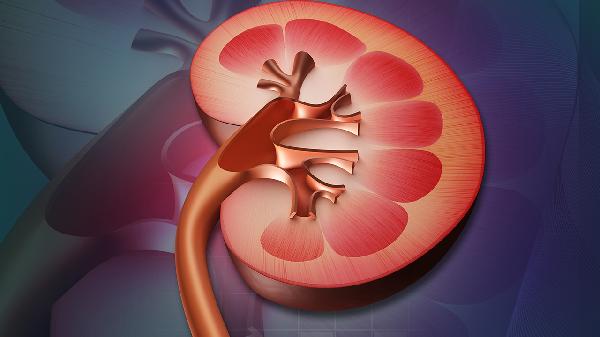
肾病综合征常见病理类型包括微小病变型、膜性肾病和局灶节段性肾小球硬化。肾炎的病理类型主要有急性弥漫性增生性肾小球肾炎、IgA肾病和狼疮性肾炎,病理改变以炎症细胞增生和免疫复合物沉积为主。
肾病综合征主要采用糖皮质激素和免疫抑制剂治疗,如泼尼松片、环磷酰胺片,同时需要控制水肿和血脂。肾炎治疗需针对病因,感染后肾炎需抗感染治疗,自身免疫性肾炎可能需使用羟氯喹片、他克莫司胶囊等免疫调节药物。
肾病综合征预后与病理类型相关,微小病变型预后较好,膜增生性肾炎预后较差。肾炎预后取决于病因和肾功能损害程度,急性肾炎多数可痊愈,慢性肾炎可能逐渐进展至肾功能不全。

对于肾脏疾病患者,建议定期监测尿常规和肾功能指标,控制食盐摄入量每日不超过5克,避免使用肾毒性药物。保持适度运动如散步或游泳,每周3-5次,每次30分钟。出现水肿加重或尿量明显减少时应及时就医,在医生指导下调整治疗方案,避免自行停药或更改药物剂量。