视网膜孔源性脱离原因有哪些
 眼科编辑
健康领路人
眼科编辑
健康领路人
关键词: #视网膜
 眼科编辑
健康领路人
眼科编辑
健康领路人
关键词: #视网膜
视网膜孔源性脱离可能由玻璃体牵拉、高度近视、外伤、炎症反应、年龄相关性退行性变等原因引起。
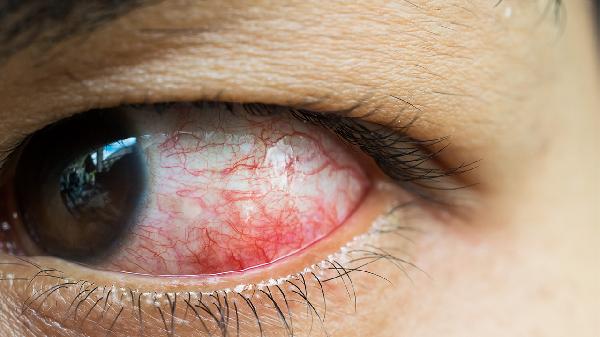
玻璃体后脱离时对视网膜产生机械性牵引力,可能导致视网膜裂孔形成。玻璃体液化或纤维增生会加剧牵拉作用,需通过眼底检查明确裂孔位置,必要时行玻璃体切割手术解除牵引。
眼轴延长导致视网膜变薄萎缩,周边部易出现格子样变性区。高度近视患者视网膜血管异常可能引发萎缩性裂孔,建议每半年进行散瞳眼底检查,发现早期病变可采用激光光凝封闭裂孔。
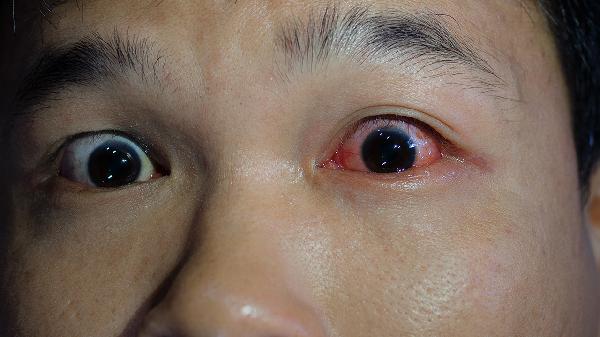
眼球钝挫伤或穿透伤可直接造成视网膜撕裂,外伤后玻璃体积血可能掩盖视网膜病变。外伤后突发飞蚊症或闪光感应立即就医,合并视网膜下积液时需紧急行巩膜外垫压术。
葡萄膜炎等炎症性疾病可导致玻璃体混浊机化,炎症细胞因子会破坏视网膜内界膜。活动期炎症需控制原发病,伴随增殖性玻璃体视网膜病变时需联合糖皮质激素治疗。
老年性玻璃体液化后脱离发生率增高,周边视网膜囊样变性区域易发生萎缩孔。50岁以上人群应定期检查眼底,发现视网膜干性裂孔可预防性激光治疗。
建议避免剧烈运动及头部剧烈晃动,高度近视者减少长时间伏案工作。日常注意补充含叶黄素、维生素A的食物如胡萝卜、菠菜,适度进行眼球转动训练促进眼周血液循环。出现突发视力下降、视野缺损等症状需12小时内急诊处理,延误治疗可能导致永久性视功能损害。





