宫颈癌的六个常见误区
 肿瘤科编辑
医普小能手
肿瘤科编辑
医普小能手
 肿瘤科编辑
医普小能手
肿瘤科编辑
医普小能手
宫颈癌的常见误区主要有将HPV感染等同于宫颈癌、认为接种HPV疫苗后无须筛查、忽视早期无症状表现、误以为宫颈癌无法预防、混淆宫颈糜烂与癌变、过度依赖单一检查手段等。这些认知偏差可能延误诊断或导致不必要的恐慌。

人乳头瘤病毒感染是宫颈癌的主要诱因,但80%以上女性一生中会感染HPV,90%的感染可在2年内被免疫系统清除。只有持续感染高危型HPV16/18等才可能进展为癌前病变。定期TCT联合HPV筛查能有效监测风险,盲目恐慌或忽视随访均不可取。
HPV疫苗可预防70%-90%的宫颈癌,但现有疫苗未覆盖所有高危亚型。接种后仍可能感染非疫苗型HPV,且疫苗对已存在的感染无治疗作用。建议接种者继续按指南进行21-65岁女性每3-5年一次的联合筛查,疫苗与筛查协同才能实现最佳防护。
宫颈癌前病变和早期癌常无特殊症状,接触性出血、异常排液等症状出现时多已进入中晚期。有性生活的女性应从21岁开始规律筛查,存在HIV感染、免疫抑制等高危因素者需更密切监测,不能以身体感觉代替医学检查。

除疫苗接种外,戒烟可降低鳞癌风险50%,使用避孕套减少HPV暴露,控制性伴侣数量降低感染概率。营养上保证叶酸、维生素A/C/E摄入有助于宫颈黏膜修复,这些措施配合筛查可显著降低发病风险。
宫颈柱状上皮外移(旧称糜烂)是雌激素作用下的生理现象,与癌变无直接关联。真正需要警惕的是宫颈上皮内瘤变,通过阴道镜活检可明确性质。避免对生理性改变过度治疗,但CIN1以上病变需遵医嘱干预。
TCT细胞学检查可能存在20%假阴性,HPV检测无法定位病变位置。醋酸染色阴道镜能直观观察血管形态,活检是诊断金标准。推荐30岁以上女性采用TCT+HPV联合筛查,异常结果需三步诊断法确认,避免漏诊误诊。
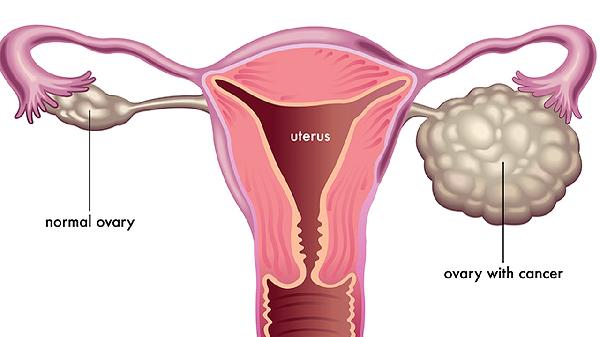
建立科学认知对宫颈癌防治至关重要。建议适龄女性完成HPV疫苗接种,保持每3年一次的规范筛查,出现异常阴道流血及时就医。日常注意性卫生防护,避免吸烟等危险因素,合理补充含叶酸、β-胡萝卜素的食物。医疗机构应加强科普宣传,纠正将HPV阳性等同于患癌、疫苗万能等错误观念,推动早筛早诊体系的完善。









