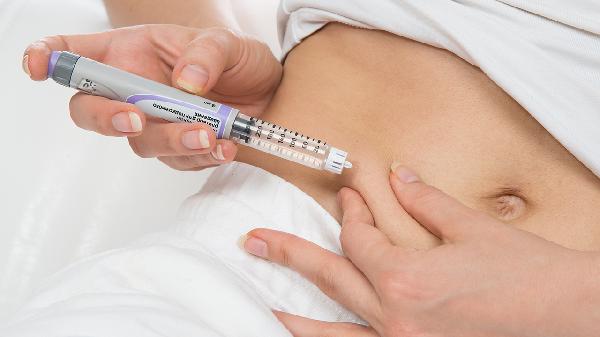
| 1人回答 | 55次阅读

需要注射胰岛素并不一定说明糖尿病很严重。胰岛素治疗适用于1型糖尿病、部分2型糖尿病及特殊情况,病情严重程度需综合血糖控制、并发症等因素评估。
1、1型糖尿病1型糖尿病属于自身免疫性疾病,胰岛β细胞被破坏导致胰岛素绝对缺乏,必须依赖胰岛素治疗,与病情严重程度无直接关联。
2、2型糖尿病进展部分2型糖尿病患者随着病程延长,胰岛功能逐渐衰退,口服药失效后需补充胰岛素,此时反映胰岛功能而非病情危重。
3、特殊状态需求妊娠期糖尿病、围手术期或合并急性感染时,短期胰岛素治疗是为快速控制血糖,属于阶段性治疗手段。
4、并发症预防早期启动胰岛素有助于保护残余胰岛功能,延缓并发症发生,这种策略性用药反而可能改善长期预后。
糖尿病患者应遵医嘱选择治疗方案,胰岛素使用需配合血糖监测与生活方式管理,定期评估并发症风险。
新生儿甲状腺功能减低症是一种由于甲状腺激素分泌不足导致的先天性内分泌疾病,可能由甲状腺发育不良、甲状腺激素合成障碍、下丘脑-垂体病变、碘缺乏等原因引起。
1、甲状腺发育不良甲状腺组织先天缺失或发育不全,导致甲状腺激素分泌不足。可通过新生儿筛查早期发现,需终身甲状腺激素替代治疗。
2、甲状腺激素合成障碍甲状腺激素合成过程中酶缺陷,影响甲状腺激素产生。表现为TSH升高而T4降低,需补充左甲状腺素钠治疗。
3、下丘脑-垂体病变中枢性甲减由于TRH或TSH分泌不足所致。除甲状腺功能异常外,常伴有其他垂体激素缺乏症状,需针对性激素替代治疗。
4、碘缺乏母亲孕期严重缺碘可导致胎儿甲状腺激素合成不足。预防关键在于孕期补碘,患儿出生后需及时甲状腺激素替代治疗。
新生儿甲减需终身随访治疗,定期监测甲状腺功能,及时调整药物剂量,同时注意营养支持和生长发育监测。