| 1人回答 | 37次阅读

一型糖尿病患者通常不伴随胰岛素抵抗,但少数情况下可能合并其他代谢异常导致胰岛素抵抗现象。
1、病理机制一型糖尿病主要因自身免疫破坏胰岛β细胞导致胰岛素绝对缺乏,与二型糖尿病的胰岛素抵抗机制不同。
2、合并症影响长期血糖控制不佳可能引发脂肪代谢紊乱,游离脂肪酸升高可能干扰胰岛素信号传导,此时需强化血糖监测。
3、药物因素外源性胰岛素过量使用可能导致高胰岛素血症,诱发受体下调现象,这种情况需要调整胰岛素剂量方案。
4、特殊类型双糖尿病综合征患者可能同时存在两种糖尿病特征,这类情况需通过C肽检测和抗体筛查明确诊断。
建议定期检测糖化血红蛋白和血脂水平,保持合理运动有助于改善代谢状态,具体治疗方案需由内分泌科医生制定。
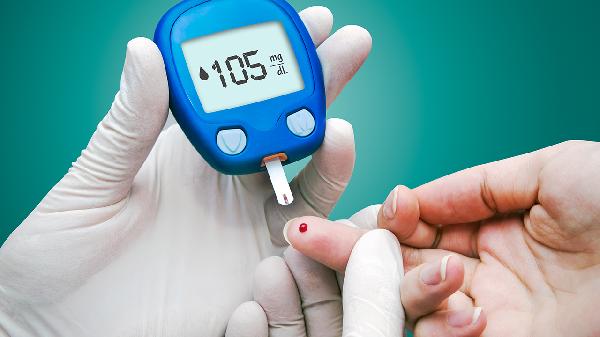
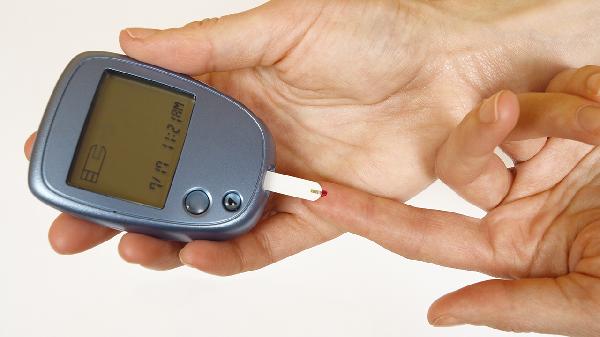
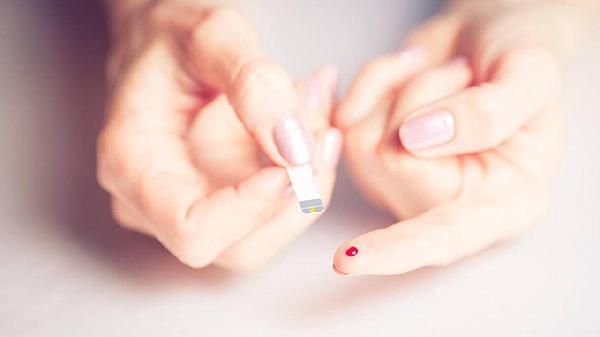
空腹血糖超过6.1毫摩尔/升或餐后2小时血糖超过7.8毫摩尔/升可判定为血糖偏高,主要受检测条件、糖尿病前期、2型糖尿病、应激性高血糖等因素影响。
1、检测条件空腹血糖需禁食8小时后测量,指尖血检测可能存在误差,建议静脉血复测确认。
2、糖尿病前期空腹血糖6.1-7.0毫摩尔/升属于糖耐量受损,可能与胰岛素抵抗有关,需通过口服葡萄糖耐量试验确诊。
3、2型糖尿病空腹血糖≥7.0毫摩尔/升或随机血糖≥11.1毫摩尔/升提示糖尿病,常伴有多饮多尿症状,需进行糖化血红蛋白检测。
4、应激性高血糖感染、创伤等应激状态下可能出现暂时性血糖升高,需消除诱因后复查血糖值。
发现血糖异常应定期监测,控制精制糖摄入并保持适度运动,确诊糖尿病需在医生指导下制定治疗方案。